Tres propostes per millorar la qualitat de vida dels pacients crònics
El model assistencial sanitari actual, enfocat a l'atenció del que agut, condiciona que fins a un 5% dels pacients consumeixin prop de el 50% dels recursos sanitaris. Aquests pacients amb problemes crònics de salut necessiten d'estratègies que garanteixin un abordatge integral i una atenció centrada en la persona.
La COVID-19 pot incrementar tant el percentatge de pacients amb altes necessitats d'atenció sanitària com el percentatge de recursos que consumeixen. Algunes propostes per millorar l'eficiència de l'atenció a aquest col·lectiu són reforçar l'atenció primària (AP), millorar la coordinació entre nivells assistencials i potenciar una telemedicina real, entre altres coses.
Així ho ha plantejat el Dr Ignacio Vallejo Maroto, coordinador de el Grup de Treball SEMI Pacient Pluripatològic i Edat Avançada i moderador de la sessió Reptes de la Medicina Interna a l'assistència a persones amb altes necessitats d'atenció, celebrada en el marc del 41 Congrés de la Societat Espanyola de Medicina Interna (SEMI) de forma virtual.
Les dades sobre l'alta demanda de recursos sanitaris d'un petit percentatge de la població no són exclusius d'Espanya, sinó un fenomen comú a altres països. "Són pacients que es descompensen i que tenen un alt requeriment de cures. L'ideal seria la seva permanència en el domicili, amb una bona salut i qualitat de vida, i sent atesos en aquest entorn per l'equip d'atenció primària. Quan sigui necessari i de forma coordinada també amb altres especialistes i nivells assistencials segons les necessitats. En aquest sentit és important comptar amb tots els actors implicats: infermeres, metges de família, treballadores socials, farmacèutics i especialistes amb àmbit generalista com internistes, metges d'urgències o geriatres ", exposa el Dr. Vallejo.
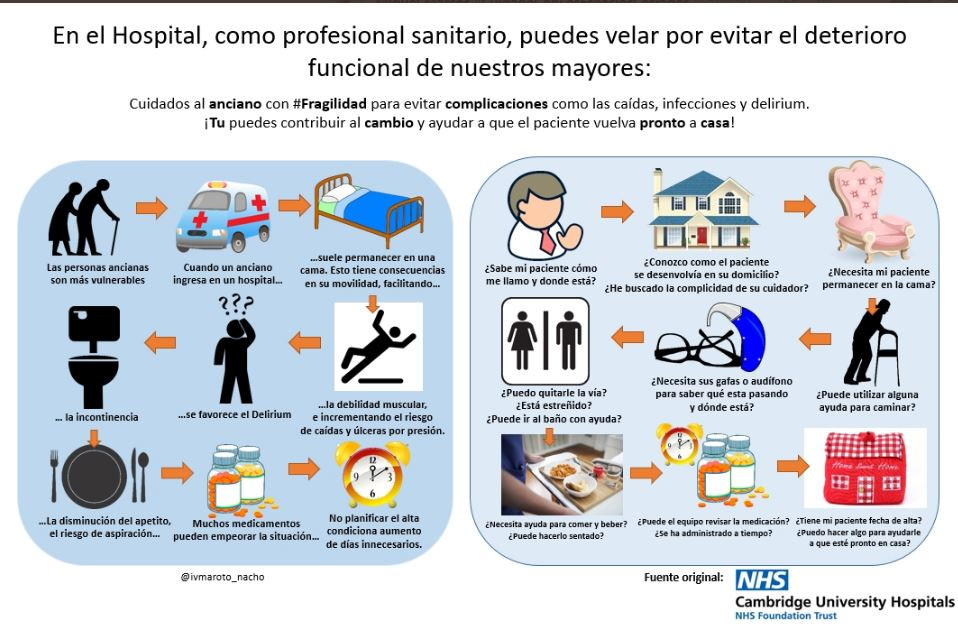
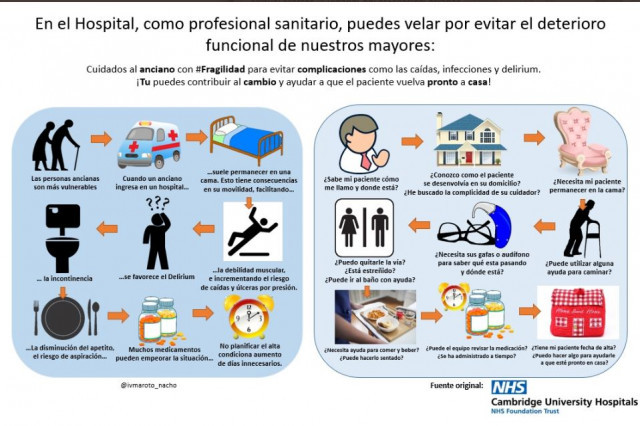
@ivmaroto_nacho
La COVID-19 ha empitjorat aquesta situació, a l'haver-se hagut de desplaçar sanitaris que atenien aquests pacients a altres tasques (de rastreig o atenció a pacients COVID, per exemple).
"Ja teníem una pandèmia de pacients crònics i ara se li suma la de pacients amb infecció per coronavirus", sentencia el Dr. Vallejo.
ELS TRES REPTES IMPORTANTS AMB AQUESTS PACIENTS
Hi ha tres grans reptes que s'han d'afrontar en l'atenció a aquests pacients amb altes necessitats assistencials i que s'han plantejat en la taula rodona: l'edatisme, a càrrec de la Dra. Belén Alonso Ortiz, internista a l'Hospital Universitari de Gran Canària; la letalitat de la pandèmia de coronavirus i la seva influència en pacients crònics i pluripatològics, per la Dra. Pilar Cub, de l'Hospital de Parla (Madrid); ie l model de les residències de gent gran, pel Dr. Alberto Ruiz Cantero, internista a Ronda (Màlaga).
El discriminació per l'edat és un factor discriminatori que suposa el rebuig a la intervenció en persones grans, per la seva edat avançada. A l'respecte, s'obre una reflexió: "L'edat ja no ha de ser un factor discriminatori per a realitzar una intervenció sanitària a una persona gran, sinó un factor més, al costat de les seves expectatives vitals, pronòstic, circumstàncies, condicions de salut, necessitats, preferències i valors ", explica el Dr. Vallejo.
La letalitat causada per la pandèmia de coronavirus ja té efecte en els pacients crònics i pluripatològics, a l'haver-se desplaçat personal assistencial i recursos per atendre persones amb COVID-19. El confinament també ha dificultat la continuïtat d'estratègies de salut pública per promoure hàbits saludables i prevenir malalties com l'obesitat, la diabetis, la hipertensió o la MPOC.
"Ja veiem les conseqüències en la seva salut en el present i les veurem en els propers mesos i anys", augura el Dr. Vallejo.
La població espanyola ha gaudit d'una esperança de vida mitjana llarga, de 80,87 anys en homes i 86,22 anys en dones, el 2019, la segona més alta de l'món, per darrere del Japó. Però la pandèmia el 2020 pot canviar i impactar en els pacients crònics i pluripatològics, majors i fràgils. A l'ésser grans, aquests pacients tenen més risc de patir complicacions per la COVID-19.
És conegut que la letalitat del coronavirus es duplica cada dècada de la vida a partir dels 65 anys. "La pandèmia ha posat de manifest un sistema sanitari fràgil, quan, precisament, els nostres pacients crònics estan molt necessitats d'estratègies de coordinació i continuïtat en la seva atenció", assenyala el Dr. Vallejo, com una de les àrees de millora.
El model de les residències de gent gran, institucions no hospitalàries que atenen la gent gran, s'han de repensar, després del gran impacte de la COVID19. Aquest model s'hauria de replantejar des de diferents punts de vista: "Una major integració sociosanitària i la necessitat de donar continuïtat als projectes vitals que els grans que viuen en residències", precisa el Dr. Vallejo.
Durant la taula rodona el Dr. Vallejo ha insistit en "la fragilitat que el nostre sistema sanitari ja tenia i que ara s'ha vist desbordat per la pandèmia. Encara que un 5% de la població en la seva major part malalts crònics consumeixen un 50% de recursos sanitaris, no són culpables que el sistema sanitari sigui deficient i que els estigui penalitzant. Amb els recursos adequats i una reorganització de les estratègies, el seu estat de salut estaria millor controlat. La realitat que tenim ara és fruit d'estratègies no implementades i d'una distribució de recursos que no ha donat suport a Atenció Primària. "

Hem d'insistir que, "l'edat no pot ser un factor discriminatori per oferir una determinada intervenció a un major i hem d'incidir en que hem de seguir atenent les persones amb problemes crònics de salut, així com aconseguir una major integració del que socio- sanitari, en particular en el model de les residències ", sosté el Dr. Vallejo.
LES MESURES PROPOSADES
Algunes mesures proposades per respondre a aquests reptes són:
1. Reforçar la primària, una reclamació antiga, de manera que els pacients puguin romandre al seu domicili i ser seguits per l'equip de salut d'Atenció Primària. L'objectiu ha de ser aconseguir que aquests pacients siguin atesos en el seu entorn habitual i evitar descompensacions greus que precisin d'ingrés, excepte quan sigui necessari.
"Aquesta situació no s'arregla invertint més en hospitals, sinó posant més recursos a la primària. Cal posar més recursos a la porta d'arribada, no en la de sortida, quan el pacient ja està descompensat ", ha destacat el Dr. Vallejo.
2. Posar en marxa línies estratègiques i de continuïtat entre els professionals de diferents nivells assistencials, de manera que si el pacient es descompensa pugui ser atès per professionals a l'hospital de forma adequada a les seves necessitats i als al moment.
3. Apostar per la telemedicina real, no només la trucada telefònica, proveint a el pacient i a l'professional de competències digitals i els dispositius necessaris per ara mesurar paràmetres que ajudin a controlar la seva malaltia, poder registrar-los amb una història digital comuna i ajustar així els cures; potenciar l'ús d'altres eines que permetin una comunicació entre pacient i professional entre altres mesures; dotar d'habilitats digitals pot ser a més més complex en pacients majors o segons el seu lloc de residència (viure en una zona rural sense connexió a internet).

Escriu el teu comentari